エムバイオテック株式会社

トップページ | ニュース | マイコプラズマ感染症 | 指定医療機関 | 関連サイト | 会社情報
エムバイオテック株式会社

トップページ | ニュース | マイコプラズマ感染症 | 指定医療機関 | 関連サイト | 会社情報
質問 マイコプラズマ感染症では全身に症状を起こすことが知られていますが、そのメカニズムはわかっているのでしょうか。 |
|||||
| マイコプラズマは、全身に血管炎や神経炎をおこし、、それが原因であると考えられます。 マイコプラズマは、結膜(結膜炎)、気管支(気管支炎)、肺炎などで、簡単にウイルスのように血液中に侵入し、下記のように、微小血管周囲や神経組織などに侵入して増殖することがわかっています。 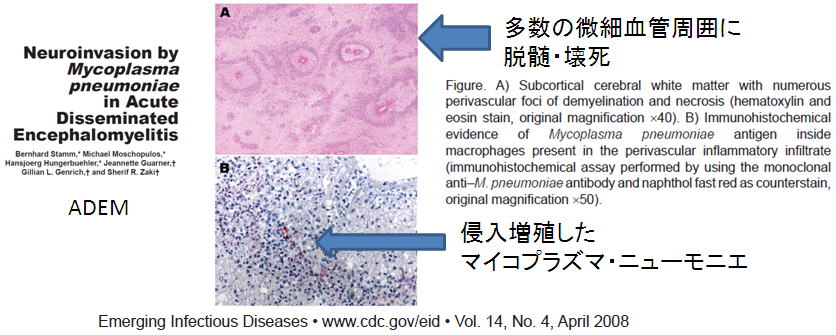 免疫機能が低い場合だけでなく、健常人でも子供や成人でも感染したときのマイコプラズマの量や免疫状態によっては、重症化、慢性化します。 慢性化していく場合、抗原測定法をはじめ従来の方法では、診断がつきません。 |
|||||
質問 マイコプラズマの診断技術の問題(偽陽性や偽陰性が出やすい)で、これまできちんとした疫学調査が行なわれてこなかったとのことでしたが、現行で「市中肺炎の診断ガイドライン」に沿う場合、非定型肺炎と判別した後、どのようにマイコプラズマ由来と判定しているのでしょうか? |
|||||
| 日常診療において、確定診断が必要な多くの場合、PA 法(血液検査)が用いられています。これは凝集法で、マイコプラズマ培養菌体からの抽出物を抗原として用いており、キットに使用する抗原原料としてロット差が著しく信頼性が低いことがわかっています。定量性が低く、非特異反応が強いという欠点があり、IgM
と IgG の区別ができません。医者の信頼を得ていませんが、他に、よりよい方法がないため使用されており、、現行法ではきちんとした疫学調査が難しい状態です。 これは、日本マイコプラズマ学会のみでなく、CDC も同様の認識をしており、いい診断薬が開発されることが望まれると、ホームページで述べられています。 非定型肺炎の原因の判定は、研究レベルでは、培養法と PCR 法ですが、実際の日常診療では、サンプルの採取・保存など、安定した日常検査とならないという 結論に至っています。 また、2013年8月に認可された咽頭拭い液などからのマイコプラズマ抗原検出法は、感染してからの時期によっては検出されないことも多く、マイコプラズマ感染症を見逃す心配があります。 |
|||||
| 「市中肺炎の診断ガイドライン」では、6つの診断基準のうち4つを充たせば、非定型肺炎と診断し、マクロライド系の抗菌剤などを処方することになります。ただし、この診断基準は主観的な要素が強く、臨床では決め手のないまま確率論的に処方しています。つまり、可能性の高い微生物から検査をしますが、実際に肺炎(X線所見で陰影)の原因が特定できない場合が、約30-70%といわれています。その中で、寒天培養など確立された方法で、肺炎球菌が約30%、インフルエンザ菌が15-20%など検出されます。これらは細胞壁を持っており培養が比較的簡単なものです。 | |||||
| これまで、診断できていなくても非定型の可能性があれば、マクロライド系の抗菌剤などを従来の抗菌剤と併用するというガイドラインで診断-治療がされてきました。しかしながら、マイコプラズマで、30-40%と高頻度で耐性菌が出現し始めており、はっきりとした抗菌剤の効果がない場合の対応が極めて難しくなってきています。 | |||||
「非定型肺炎」の定義を教えて頂けますでしょうか。細菌性、ウイルス性でないものは非定型になるのでしょうか? |
|||||
| 定型肺炎は、大葉肺炎とよばれX線で強くて広い範囲の陰影がみられます。一方、細気管支炎をおこし、X線では細かいすりガラス状といわれる陰影が見られる肺炎は、上記のいわゆる通常の肺炎と違う、つまり、異型の肺炎(異型肺炎)と呼ばれてきました。 定型肺炎の主な原因は、肺炎球菌、クレブシエラ、レジオネラなどです。 非定型肺炎の主な原因は、マイコプラズマ、クラミジア、結核、ウイルスです。 肺炎の15-20%がマイコプラズマです。非定型肺炎は、技術が進歩し、マイコプラズマ、クラミジアなどの微生物が原因であることがわってきたという経緯があります。 いまの日常診断法では、確定的に診断できていません。唯一確定的に診断できるのは、ペア血清といわれる患者の感染初期の2つの時期での、PA法の比較で、4倍以上になっていれば間違いなくマイコプラズマ感染が関与しているだろうという場合のみです。 |
|||||
「市中肺炎の診断ガイドライン」の細菌性肺炎と非定型肺炎の鑑別の項で,レジオネラ肺炎は非定型に含んでいないとの記述があるのですが何故なのでしょうか? |
|||||
| 非定型肺炎というときは、マイコプラズマ、クラミジア、結核などを指しています。レジオネラは、肺炎球菌、インフルエンザ菌、クレブシエラ菌などとともに、通常の肺炎の原因菌として扱われています。 | |||||
開発された診断薬では既存法(分離培養、抗体法など)と比較してマイコプラズマ抗原への反応性がどの程度改善されたと言えるのでしょうか? |
|||||
| 培養菌体抽出混合物ではなく化学合成した脂質抗原を用いており、PA 法の問題点を解消し、望まれている性能をはるかに越えたものです。改善というより、比較にならないほど優れています。実際に、小児のマイコプラズマ肺炎患者血清で確認されていています。 今まで確定的な診断が困難であった状態から、確定的な診断が早期にでき、しかも、マイコプラズマが関与していないことも断定的に判断できます。 |
|||||
| マイコプラズマには、どのくらいのヒトが感染しているのでしょうか? また、どのような症状なのでしょうか? さらに耐性菌に対して、どのような対応が可能でしょうか? | |||||
|
ほとんどの人が既感染といっても過言ではありません。1歳の誕生日までに40%、5歳までに65%、大人まででは97%が感染経験を持つとされています。感染様式はインフルエンザと類似して、家族・学校・職場・病院などの施設で流行が見られます。流行は、インフルエンザと異なり、冬に限らず年中でみられ、数ヶ月続くことがあります。マイコプラズマ肺炎に対する免疫は一生続くものではなく、何回も感染し(4-5年間隔、インフルエンザは1-2年間隔)、重症の感染を繰り返すことがあります。
肺炎発症率は意外と高く、全感染者数の1-2%といわれています。肺炎の20-30%がマイコプラズマ肺炎であり、これまで肺炎の7割が診断のつかない状態で治療されていますが、この部分にも潜在的なマイコプラズマ肺炎患者が多くいる可能性があると考えられます。
マイコプラズマの恐ろしいところは、インフルエンザが3-4日で症状が治まってくるのに対して、マイコプラズマは週から月の単位で症状が続く傾向があります。しかも、マイコプラズマ肺炎患者の25%で、肺以外の膵炎、肝炎、皮膚炎、腎炎、関節炎、髄膜炎、脳炎など全身の急性症状が診られます。さらに、喘息リウマチ性疾患、溶血性貧血(5-10%)(ハリソン内科学)、腎炎(IgA腎症)(5-10%)(ハリソン内科学)、ギランバレー症候群、動脈炎の原因であることが分かっています。このようなことから、早期の的確な診断と治療が望まれます(このような慢性難病疾患への移行が証明できる症例がつかまる可能性があります。
確かに、これまで、診断できていなくても非定型の可能性があれば、ニューキノロン系あるいはマクロライド系の抗菌剤を従来の抗菌剤と併用するというガイドラインで診断-治療がされてきました。しかしながら、マイコプラズマで、30-40%と高頻度で耐性菌が出現し始めており、はっきりとした抗菌剤の効果がない場合の対応が極めて難しくなってきています。したがって、早期に的確に判断して治療方針を立てることがますます重要になってきています。耐性菌の場合
MIC が非常に高くなっていますが、まったく効果がないということではなく、早い時期にあるいは増量して的確に投与すれば効果が得られると聞いています。これは、今後、ELISA
を用いて臨床検討が可能な課題のひとつと考えています。
しかしながら、これまでいい診断法がないのが現状でした。日常診療においては、PA 法が用いられています。これは凝集法で、マイコプラズマ培養菌体からの抽出物を抗原として用いており、キットに使用する抗原原料としてロット差が著しく信頼性が低いことがわかっています。定量性が低く、非特異反応が強いという欠点があり、IgM と IgG の区別ができません。医者の信頼を得ていませんが、ほかに方法がないため使用されています。したがって、現行法ではきちんとした診断や疫学調査が難しい状態です。これは、日本マイコプラズマ学会のみでなく、CDC も同様の認識をしており、いい診断薬が開発されることが望まれています。
|
|||||
| マイコプラズマ感染症ワクチンについて、日本での必要性についての認識については、いかがでしょうか。 | |||||
2011年からマイコプラズマ感染症が流行してることなどより、マイコプラズマ感染症ワクチンの必要性に対する認識は高まってきていると思われます。2012年12月8日の朝日新聞夕刊のニュースのおさらいジュニア向けでも、以下ように紹介されていました。  |
|||||
| マイコプラズマのワクチンが米国で菌全体を用いて失敗したとのことでしたが、この原因はどのように考察されているのでしょうか? | |||||
| 20年前の臨床試験だったので、失敗の原因は本当のところはよくわかっていません。ワクチンの有効性が、十分に得られなかったことが第一の原因と考えられます。 A 法など感度や特異性が低く、効果判定法に問題があった可能性や、マイコプラズマは増殖させることが難しいため培養液の成分に馬の血清を用いていますので、炎症反応などがでて効果と副作用の観点から有効性が明確にならなかった可能性があります。 マイコプラズマ糖脂質抗原ワクチンは、マイコプラズマの特異抗原を化学合成した単一物質として準備でき、生物製剤で問題になるような細胞培養などの操作が入ってきません。 マイコプラズマの抗体を効果的に誘導することができます。マイコプラズマに対する免疫防御では、抗体(液性免疫)が重要と考えられています。したがって、特異的な抗体を誘導できることが重要になります。さらに、脂質抗原ですので、NKT 細胞など細胞性免疫のプライミング効果も期待できると思っています。 接種量については、リポソーム製剤化することにより安定した活性が得られるようになってきています。タイミングは、8週令のマウスでは、数回の免疫で、特異的な抗体が誘導できることがわかってきています。 また、ひとでも、高感度脂質抗原抗体測定により、マイコプラズマ感染により誘導される特異抗体の変化を精密にとらえられることが抗体の動きがわかってきています。これらのデータも考慮して、ワクチン投与のスケジュールを検討していきます。 |
|||||
| マイコプラズマは喘息の原因なのでしょうか?それとも喘息の増悪因子なのでしょうか? | |||||
| 喘息の原因とも増悪因子の両方が考えられています。 | |||||
| 喘息,COPDを引き起こす乳児,子供に特徴的な基礎疾患はあるのでしょうか?それはハイリスク群といえるのでしょうか? | |||||
| マイコプラズマが増悪しやすいハイリスク群として、低ガンマグロブリン症はわかっています。また、遺伝的な素因もあると思います。 | |||||
| マイコプラズマワクチンを開発するにあたり,そのイメージを教えていただけますでしょうか。何歳(何ヶ月)から接種を始めるべきとお考えでしょうか?年齢(月齢)によるマイコプラズマ肺炎(更に重症化)のリスクはどの程度なのでしょうか? | |||||
| 肺炎球菌ワクチンとインフルエンザ菌ワクチン(Hib)をあわせたようなイメージでの開発を想定しています。 マイコプラズマ肺炎は、1歳から学童期に重症化することが知られています。感染を繰り返すひとは重症化しやすいことがわかっています。 早い時期からの予防ワクチンが必要です。また、老人での肺炎あるいは肺炎の死亡原因に高い確率でなりますから、肺炎球菌ワクチンの老人への投与と同じようなイメージになります。 新型インフルエンザが流行し、細菌の2次感染による肺炎が懸念されハイリスクグループに優先的にインフルエンザワクチンや肺炎球菌ワクチンが接種されますが、マイコプラズマワクチンは、この様な状況で、肺炎球菌ワクチンと同様に接種されるべきものになると考えています。 髄膜炎予防ワクチンの場合。Hib ワクチンは、1歳までの乳児の髄膜炎予防で導入され始めていますが、マイコプラズマは1-5歳児での髄膜炎のおもな原因菌です。肺炎球菌が同じような時期ですので、2ヶ月,4ヶ月から1-2歳ではないかと思っていま す。 |
|||||
| 肺炎が慢性化することにより喘息、COPDを引き起こすと考えられるのでしょうか? | |||||
| マイコプラズマは、喘息の原因と考えられています。長引く咳で来院し、原因がマイコプラズマと特定され、肺炎とともに細気管支炎があり、これは喘息様の呼吸器症状を呈します。これが年単位で長引いて喘息と診断されて治療を受けている患者が多くあります。 喘息の症状で来院した患者は、喘息と診断されますが、従来のの診断法では原因として特定するには限界がありました。 |
|||||
|
薬剤耐性マイコプラズマについて教えてください。 |
|||||
| マイクロライド耐性マイコプラズマが増加傾向にあり、2006年に30%以上になってきているという報告が、北里大学の生方先生のグループから出ています(2008年の Antimicrob Agents Chemother 52:348-350)。最近その率は、減少してきていると報告されています。台湾、韓国、ドイツなど世界的にも、耐性菌の出現の報告が見られます。Levofloxacin 耐性マイコプラズマの出現について、2002年の Clin Microbiol Infect 8:214-221 に掲載されています。 |
トップページ | ニュース | マイコプラズマ感染症 | 指定医療機関 | 関連サイト | 会社情報
Copyright© 2013 M Bio Technology Inc. All Rights Reserved.